La queratitis infecciosa grave y recalcitrante es una causa común de la perforación de la córnea, mientras que las infecciones corneales bacterianas y fúngicas son más frecuentes en los países en vías de desarrollo. La queratitis herpética recurrente que causa la necrosis del estroma es la principal causa de la perforación de la córnea en los países desarrollados.
Queratitis bacteriana
La queratitis bacteriana a menudo produce ulceración de la córnea que conduce a la perforación corneal. La mayoría de las bacterias necesitan de una puerta de entrada (fisura) en el epitelio de la córnea para obtener acceso al tejido corneal. Una vez que las bacterias tengan acceso, las citoquinas, como la interleuquina 1, y el factor de necrosis tumoral (TNF) liberados atraen células polimorfonucleares. TNF, a partir del epitelio corneal y el estroma, inducen a la liberación de citoquinas proinflamatorias de macrófagos, células polimorfonucleares y a las células T. En el caso de microorganismos virulentos tales como Pseudomonas, se produce una liberación de enzimas tales como colagenasa, lo cual provoca que se acelere el proceso de perforación de la córnea. Si la necrosis progresa hacia el estroma y la infección se extienden más profundamente en la córnea, terminará provocando la perforación.
La infección por Pardomontes eruginosa en general, tiene un mal pronóstico, provocando rápidamente la perforación de la córnea. Otros organismos que se han aislado son: Staphylococcus spp, Proteus spp, Streptococcus pneumoniae, Moraxella spp y Salmonella spp. Un estudio realizado en el norte de la India determinó que trabajar al aire libre, tener un trauma con la materia vegetativa y que la úlcera esté ubicada en el centro central de la córnea, la falta de neovascularización de la córnea, la monoterapia con fluoroquinolona y el fracaso para iniciar la gestión oportuna se asocia con un mayor riesgo de perforación corneal en casos de queratitis microbiana.
En ese estudio Staphylococcus epidermidis fue el microbio más común aislado de úlceras corneales perforadas.
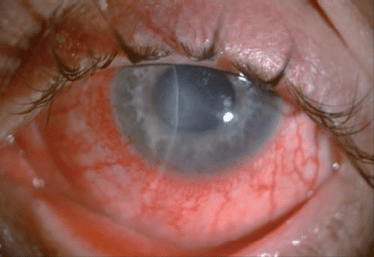
Queratitis por herpes
En la enfermedad herpética las perforaciones corneales son causadas por la necrosis del estroma de la córnea. Aunque la replicación viral activa puede estar presente en algunos casos, la respuesta inmune del huésped se cree que es la causa principal.
La destrucción del estroma de la córnea está mediada en gran parte por metaloproteinasas de la matriz y las colagenasas de las células polimorfonucleares y macrófagos.
La infección recurrente de la córnea con el progresivo adelgazamiento contribuyen a la perforación de la córnea.
En queratitis estromal necrotizante, el epitelio se descompone con un denso infiltrado estromal, formando una úlcera superficial que puede profundizar lenta o rápidamente, produciendo un descemetocele y posterior perforación de la córnea.
La estrecha supervisión es crucial debido a que estas úlceras se pueden perforar de forma imprevisible, será necesario un tratamiento a base de corticosteroides tópicos y terapia antiviral.
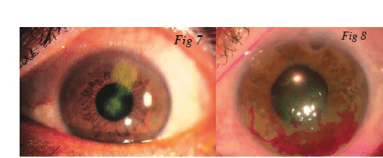
Queratitis por hongos
La queratitis micótica es más frecuente en países en vías de desarrollo. La tasa de progresión de la queratitis micótica es lenta, pero la terapia antifúngica disponible no es óptima, principalmente debido a la baja penetración ocular.
En general, un tercio de todas las infecciones por hongos requieren intervención quirúrgica debido a los fracasos del tratamiento o perforaciones corneales.
Los hongos asociados a la perforación de la córnea incluyen solani fusarium, Aspergillus fumigatus, Penicillium citrinum, Candida albicans, Cephalosporium, y Curvularia.
La tasa de perforación de la córnea en la queratitis micótica va de 4% al 33%.
Lalitha y colaboradores informaron de una tasa de perforación del 61% en los casos con fracasos de tratamiento (tasa de perforación global 19%).
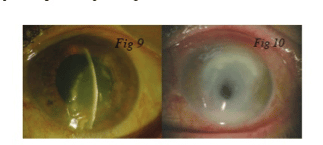
Ejemplos de queratitis por hongos:
Este artículo está basado en la tesina realizada por Marta Santisteban Cabrera para el Máster en Urgencias Médico-Quirúrgicas realizado en Formación Alcalá.


